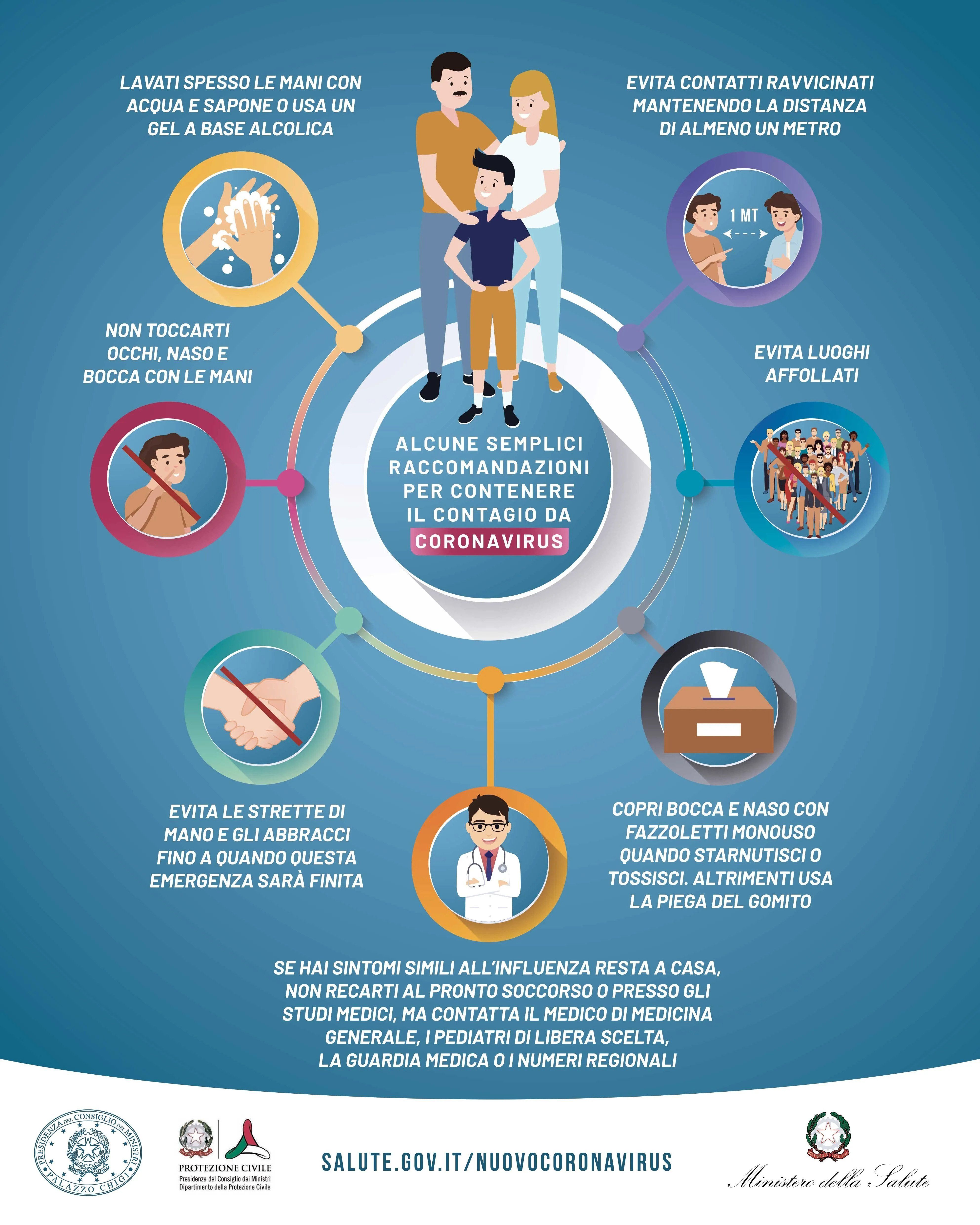
True
2022-08-29
La vera Mission impossible: trovare un medico
AAA Cercasi dottore disperatamente. La salute non va in vacanza ma mai come in questa estate ammalarsi è un problema. La mancanza di medici non è una novità ma ora si sono sommati i buchi creati dai pensionamenti e dalle assenze per smaltire le ferie accumulate durante l’emergenza pandemica. Un corto circuito innescato dal ritorno in massa dei pazienti dopo due anni di cure con il contagocce. E si è arrivati al paradosso di importare medici dall’estero. Dall’Ucraina ne sono arrivati 250 e altri 100 dall’Albania. Ma il caso più eclatante è il reclutamento, deciso dal presidente della regione Calabria, Roberto Occhiuto, di 500 camici bianchi provenienti da Cuba. Il governatore di centrodestra ha spiegato che diversi bandi di concorso a tempo indeterminato sono andati deserti, tesi però smentita da associazioni sindacali e personale medico che non avrebbero mai saputo di esami per il reclutamento.
Come mai, appena si sono aperte le porte del pensionamento, tanti medici hanno colto la palla al balzo per andarsene? Come mai un posto in ospedale, specie al Sud, è precipitato nelle aspirazioni di un giovane laureato? E quanto ha inciso la selvaggia «spending review» degli ultimi dieci anni che ha tagliato i posti nelle specializzazioni? L’Anaao Assomed, il sindacato dei medici ospedalieri, ha calcolato che tra ospedali, pronto soccorso e medici di famiglia, mancano circa 18.500 camici bianchi. La situazione più critica, è quella dei pronto soccorso dove, alle emergenze quotidiane, si aggiunge l’esercito dei malati che non potendo rinviare ancora le cure, dopo lo stop del Covid, bussano agli ospedali per essere assistiti. E non possono permettersi uno specialista privato.
Gli ospedali sono entrati in affanno e il sovraffollamento ha coinciso con l’esodo dei medici. Secondo Anaao Assomed, ne mancano circa 4.500. Ma l’allarme riguarda in generale gli ospedali: sono 10.000 i posti vacanti. Gli organici ridotti all’osso costringono a turni massacranti, ad accumulare ferie che prima o poi andranno smaltite creando ulteriori vuoti. In sofferenza anche il servizio delle ambulanze dove i camici bianchi si sono ridotti del 50% negli ultimi dieci anni. La legge di bilancio ha stanziato 90 milioni per una indennità accessoria, ma è come una goccia nel deserto.
Si è anche assottigliato il numero dei medici di famiglia, il primo snodo di assistenza del servizio sanitario, che fino a qualche anno fa era un vanto della sanità italiana rispetto al resto d’Europa. Si contano circa 4.000 sedi vacanti su una categoria che ne conta complessivamente 40.000. Il fabbisogno riguarda sia piccoli centri montani e delle campagne, ma anche grandi città come Milano e Firenze. In alcune regioni, specie nel Nord, sono stati richiamati in servizio i pensionati. Per tamponare la situazione, i pazienti sono dirottati in studi che hanno raggiunto il massimo della capienza consentita per legge, cioè 1.500 assistiti.
Il problema non è la carenza di laureati in medicina: nei prossimi 10 anni, le università ne sforneranno circa 100.000, un numero più che sufficiente per le esigenze di turn over. Mancano invece gli specialisti, quelli che lavorano negli ospedali e in molte strutture del territorio. Una ricerca Eurostat dell’agosto 2020 evidenzia che l’Italia è il secondo Paese con più medici nella Ue: circa 240.000 su 1,7 milioni registrati nella Ue, dietro solo alla Germania che ne ha 357.000, il 21,1% del totale, e davanti alla Francia con 212.000. Ci sono 3,1 medici ogni 1.000 abitanti secondo l’Istat, il che ci colloca nella media europea.
Tuttavia, il numero di medici disponibili non si riflette negli organici della sanità pubblica. Gli ultimi dati del ministero della Salute (2017) sui camici bianchi nel Servizio sanitario nazionale indicano 1,7 medici ogni 1.000 abitanti. Essi scarseggiano perché, a partire dal governo Monti, la sanità ha subito pesanti tagli che hanno colpito in particolare le borse di specializzazione. Va considerato anche che, come stima l’Anaao, solo il 66% degli specialisti sceglie il servizio pubblico, i restanti lavorano nella sanità privata o scelgono la libera professione. Un’opzione che consente di esercitare sia negli ospedali sia nelle cliniche, senza vincoli di esclusiva.Altro elemento è che alcune specializzazioni come la medicina d’urgenza non esercitano grande appeal sui laureati che preferiscono settori meno stressanti e più remunerativi.
Qualcosa è stato fatto per colmare i buchi negli organici ospedalieri. I contratti di formazione sono stati portati da 4.500 a 15.000, però produrranno effetti a lungo andare. Formare uno specialista richiede 4-5 anni e occorre quindi scontare un periodo in cui le strutture continueranno a essere in emergenza. Secondo Anaao, i circa 10.000 medici che oggi mancano all’appello negli ospedali saranno verosimilmente recuperati tra il 2024 e il 2028, quando entreranno nel sistema sanitario coloro che quest’anno iniziano la specializzazione.
Oltre a pensionamenti, turni stressanti e remunerazione considerata bassa in relazione all’impegno, recentemente è emerso un ultimo fattore che rende meno attrattivo il lavoro in ospedale: l’aumento delle aggressioni. Nella città metropolitana di Milano, da gennaio a maggio, sono stati denunciati 116 casi di attacchi al personale a fronte di 122 in tutto il 2021. Minacce e intimidazioni sono più che raddoppiate: da 22 casi lo scorso anno a 45 nei primi cinque mesi del 2022. Il fenomeno è generalizzato. Secondo la Fnopi (la federazione degli infermieri), le aggressioni fisiche colpiscono in media in un anno un terzo degli infermieri: circa 130.000 casi con un sommerso non denunciato all’Inail stimato in circa 125.000 casi l’anno.
«Schiacciati dalla burocrazia»
Anche per i medici di famiglia il Covid ha portato un sovraccarico di incombenze spesso burocratiche che ostacolano il funzionamento del sistema: lo dice Pier Luigi Bartoletti, vicesegretario nazionale della Fimmg, la federazione dei medici di famiglia.
La situazione dei medici di base è meno dura rispetto a quelli delle emergenze, eppure l’esodo c’è stato lo stesso. Come lo spiega?
«Le uscite erano attese, bastava guardare i dati anagrafici dei pensionamenti. Inattesi invece i prepensionamenti. La categoria è stata messa a dura prova dalla pandemia. Sui medici di famiglia si è scaricato il peso enorme della gestione del Covid. Sono stati in trincea per oltre due anni, dovendo affrontare una situazione di caos. Ora gli studi sono intasati da coloro che hanno ritardato o sospeso le cure durante la pandemia. E si parla di coinvolgere i medici di base per la quarta dose vaccinale. Molti colleghi, superata l’emergenza, hanno preferito anticipare il pensionamento nonostante le penalizzazioni economiche: anche perdendo un po’ di soldi, non hanno esitato e se ne sono andati. Nel Lazio pensavamo che nel 2022 saremmo rimasti in 4.000 da 4.800 che eravamo, con il pensionamento standard dei settantenni, invece siamo scesi a 3.800 unità. Ci sono stati casi di medici che se ne sono andati a 63 anni. Mi dicevano: non ce la faccio più. Il lavoro si è complicato».
Complicato in che senso?
«Siamo afflitti da una serie di passaggi burocratici che rallentano il lavoro».
Un esempio?
«Le priorità per le prescrizioni sulle ricette. Se indico che un paziente deve fare un accertamento entro una certa data ma questa non viene rispettata perché i tempi di attesa sono lunghi, il paziente finisce per dare la colpa a me. Il medico di base è al centro di un sistema che non funziona e diventa il terminale della rabbia dei cittadini. Se un paziente anziano ha un catetere che non funziona il sabato pomeriggio, a chi lo dico? C’è qualcuno che mi risponde al Cad, il Centro di assistenza domiciliare? Altro esempio: dimettono un paziente alle 17 del venerdì pomeriggio, spesso con prescrizioni varie. Il parente si rivolge a me per sapere cosa fare. Ma io sono costretto a rispondere che per attivare alcune procedure bisogna aspettare lunedì perché sabato e domenica è tutto chiuso. Questi casi sono aumentati in modo esponenziale e tanti colleghi non ne possono più».
In quali regioni si sentono le maggiori carenze di medici di base?
«Le regioni più sofferenti sono al Nord, soprattutto Lombardia, Liguria, Trentino. Qui fanno lavorare i pensionati. Anche in alcune aree del Lazio si prolunga l’attività oltre i 70 anni. Ma mentre negli anni passati era una costante chiedere di restare oltre l’età pensionabile, ora è un’eccezione. Nel Sud c’è più mobilità e tante persone vanno al Nord. In Calabria il numero di guardie mediche è altissimo, superiore al resto d’Italia».
«Meno soldi, meno visite private e i pazienti si riversano da noi»
«Al pronto soccorso del Cardarelli di Napoli, il più grande ospedale del Mezzogiorno, ci sono 22 medici: ne servirebbero altri 24. Nel 2019 ce n’erano 46. Nei pronto soccorso di tutta la Campania, di qui al 2025 mancheranno 800 camici bianchi, ora sono vacanti 420 posti. Servirebbero 1.400 letti in più per arrivare alla dotazione minima e garantire i livelli di assistenza». Maurizio Cappiello, vicesegretario Anaao Assomed della Campania e medico chirurgo al Cardarelli, sciorina numeri da incubo.
Come si è arrivati a questa situazione?
«I pensionamenti, rispetto alle carenze totali, sono una piccola quota. Un 15% dei medici è andato a lavorare nel settore privato, un 10% si è trasferito all’estero e il resto si è fatto spostare nei reparti di degenza ordinaria dove non c’è lo stress delle emergenze».
Si fugge dagli ospedali?
«Le condizioni di lavoro sono diventate insostenibili. I pronto soccorso stanno esplodendo. Negli ultimi sette anni a Napoli ne sono stati chiusi 5: Loreto Mare, San Giovanni Bosco, Santa Maria del Popolo degli Incurabili, San Gennaro, Ascalesi. Gli ospedali di San Gennaro e di Santa Maria del Popolo degli Incurabili non esistono più. È uno degli effetti del commissariamento della Regione Campania. Per risanare il bilancio si è preferito tagliare alcune strutture di emergenza con la promessa, mai mantenuta, di potenziarne altre. L’ospedale Cardarelli si è fatto carico dell’afflusso dei pronto soccorso chiusi. Non bisogna dimenticare inoltre che gli ospedali spesso sono usati come ammortizzatori sociali per le prestazioni non urgenti».
In che senso?
«Le liste d’attesa per la specialista si sono allungate con il Covid. Tanti pazienti hanno saltato le cure e ora, per recuperare, si rivolgono all’ospedale. Qui arrivano quanti non hanno le disponibilità economiche per pagare un medico privato o fare gli accertamenti nei laboratori di analisi. Questa massa di persone si somma alle urgenze quotidiane. Sempre più spesso la tensione sale e sono frequenti le aggressioni da parte dei parenti del malato che è in corsia in attesa del suo turno e rivendica la priorità anche su chi arriva con il codice rosso. Oltre il 20% delle aggressioni avvengono proprio nel pronto soccorso. Lavorare in queste condizioni è diventato molto faticoso oltre che rischioso. Al medico dovrebbe essere riconosciuto lo status di pubblico ufficiale. Ora l’aggressore è perseguibile solo su denuncia a meno che non vi siano lesioni tali da richiedere una prognosi di almeno 20 giorni. Ecco perché chi può va altrove. Pesa anche uno stipendio che è più basso della media europea».
Come si può arginare la fuga dei medici?
«Innanzitutto occorre aumentare il numero dei posti letto per ridurre il sovraffollamento. Va riformata l’assistenza in emergenza; un medico che al pronto soccorso fa tutto non è più possibile. E per ammortizzare i turni massacranti servirebbero più ferie».
Quanti giorni di riposo avete a disposizione?
«Oscillano tra 32 e 36 giorni l’anno ma non si riescono a soddisfare per carenza di personale. Chi è nelle strutture di emergenza dovrebbe averne 15 in più».
Continua a leggereRiduci
Mancano 18.500 camici bianchi, soprattutto nei pronto soccorso. Colpa di tagli, pensionamenti e liste d’attesa sempre più lunghe Risultato: turni massacranti e aggressioni di familiari esasperati.Il vicesegretario dei medici di famiglia Pier Luigi Bartoletti: «Scaricato su di noi il peso della gestione Covid, troppe procedure per ricette e tamponi. E ora ci tocca la campagna per la quarta dose».Il chirurgo del Cardarelli di Napoli Maurizio Cappiello: più posti letto per ridurre il sovraffollamento.Lo speciale contiene tre articoli.AAA Cercasi dottore disperatamente. La salute non va in vacanza ma mai come in questa estate ammalarsi è un problema. La mancanza di medici non è una novità ma ora si sono sommati i buchi creati dai pensionamenti e dalle assenze per smaltire le ferie accumulate durante l’emergenza pandemica. Un corto circuito innescato dal ritorno in massa dei pazienti dopo due anni di cure con il contagocce. E si è arrivati al paradosso di importare medici dall’estero. Dall’Ucraina ne sono arrivati 250 e altri 100 dall’Albania. Ma il caso più eclatante è il reclutamento, deciso dal presidente della regione Calabria, Roberto Occhiuto, di 500 camici bianchi provenienti da Cuba. Il governatore di centrodestra ha spiegato che diversi bandi di concorso a tempo indeterminato sono andati deserti, tesi però smentita da associazioni sindacali e personale medico che non avrebbero mai saputo di esami per il reclutamento. Come mai, appena si sono aperte le porte del pensionamento, tanti medici hanno colto la palla al balzo per andarsene? Come mai un posto in ospedale, specie al Sud, è precipitato nelle aspirazioni di un giovane laureato? E quanto ha inciso la selvaggia «spending review» degli ultimi dieci anni che ha tagliato i posti nelle specializzazioni? L’Anaao Assomed, il sindacato dei medici ospedalieri, ha calcolato che tra ospedali, pronto soccorso e medici di famiglia, mancano circa 18.500 camici bianchi. La situazione più critica, è quella dei pronto soccorso dove, alle emergenze quotidiane, si aggiunge l’esercito dei malati che non potendo rinviare ancora le cure, dopo lo stop del Covid, bussano agli ospedali per essere assistiti. E non possono permettersi uno specialista privato. Gli ospedali sono entrati in affanno e il sovraffollamento ha coinciso con l’esodo dei medici. Secondo Anaao Assomed, ne mancano circa 4.500. Ma l’allarme riguarda in generale gli ospedali: sono 10.000 i posti vacanti. Gli organici ridotti all’osso costringono a turni massacranti, ad accumulare ferie che prima o poi andranno smaltite creando ulteriori vuoti. In sofferenza anche il servizio delle ambulanze dove i camici bianchi si sono ridotti del 50% negli ultimi dieci anni. La legge di bilancio ha stanziato 90 milioni per una indennità accessoria, ma è come una goccia nel deserto. Si è anche assottigliato il numero dei medici di famiglia, il primo snodo di assistenza del servizio sanitario, che fino a qualche anno fa era un vanto della sanità italiana rispetto al resto d’Europa. Si contano circa 4.000 sedi vacanti su una categoria che ne conta complessivamente 40.000. Il fabbisogno riguarda sia piccoli centri montani e delle campagne, ma anche grandi città come Milano e Firenze. In alcune regioni, specie nel Nord, sono stati richiamati in servizio i pensionati. Per tamponare la situazione, i pazienti sono dirottati in studi che hanno raggiunto il massimo della capienza consentita per legge, cioè 1.500 assistiti. Il problema non è la carenza di laureati in medicina: nei prossimi 10 anni, le università ne sforneranno circa 100.000, un numero più che sufficiente per le esigenze di turn over. Mancano invece gli specialisti, quelli che lavorano negli ospedali e in molte strutture del territorio. Una ricerca Eurostat dell’agosto 2020 evidenzia che l’Italia è il secondo Paese con più medici nella Ue: circa 240.000 su 1,7 milioni registrati nella Ue, dietro solo alla Germania che ne ha 357.000, il 21,1% del totale, e davanti alla Francia con 212.000. Ci sono 3,1 medici ogni 1.000 abitanti secondo l’Istat, il che ci colloca nella media europea. Tuttavia, il numero di medici disponibili non si riflette negli organici della sanità pubblica. Gli ultimi dati del ministero della Salute (2017) sui camici bianchi nel Servizio sanitario nazionale indicano 1,7 medici ogni 1.000 abitanti. Essi scarseggiano perché, a partire dal governo Monti, la sanità ha subito pesanti tagli che hanno colpito in particolare le borse di specializzazione. Va considerato anche che, come stima l’Anaao, solo il 66% degli specialisti sceglie il servizio pubblico, i restanti lavorano nella sanità privata o scelgono la libera professione. Un’opzione che consente di esercitare sia negli ospedali sia nelle cliniche, senza vincoli di esclusiva.Altro elemento è che alcune specializzazioni come la medicina d’urgenza non esercitano grande appeal sui laureati che preferiscono settori meno stressanti e più remunerativi. Qualcosa è stato fatto per colmare i buchi negli organici ospedalieri. I contratti di formazione sono stati portati da 4.500 a 15.000, però produrranno effetti a lungo andare. Formare uno specialista richiede 4-5 anni e occorre quindi scontare un periodo in cui le strutture continueranno a essere in emergenza. Secondo Anaao, i circa 10.000 medici che oggi mancano all’appello negli ospedali saranno verosimilmente recuperati tra il 2024 e il 2028, quando entreranno nel sistema sanitario coloro che quest’anno iniziano la specializzazione.Oltre a pensionamenti, turni stressanti e remunerazione considerata bassa in relazione all’impegno, recentemente è emerso un ultimo fattore che rende meno attrattivo il lavoro in ospedale: l’aumento delle aggressioni. Nella città metropolitana di Milano, da gennaio a maggio, sono stati denunciati 116 casi di attacchi al personale a fronte di 122 in tutto il 2021. Minacce e intimidazioni sono più che raddoppiate: da 22 casi lo scorso anno a 45 nei primi cinque mesi del 2022. Il fenomeno è generalizzato. Secondo la Fnopi (la federazione degli infermieri), le aggressioni fisiche colpiscono in media in un anno un terzo degli infermieri: circa 130.000 casi con un sommerso non denunciato all’Inail stimato in circa 125.000 casi l’anno.<div class="rebellt-item col1" id="rebelltitem1" data-id="1" data-reload-ads="false" data-is-image="False" data-href="https://www.laverita.info/cercate-un-dottore-2657955726.html?rebelltitem=1#rebelltitem1" data-basename="schiacciati-dalla-burocrazia" data-post-id="2657955726" data-published-at="1661726856" data-use-pagination="False"> «Schiacciati dalla burocrazia» Anche per i medici di famiglia il Covid ha portato un sovraccarico di incombenze spesso burocratiche che ostacolano il funzionamento del sistema: lo dice Pier Luigi Bartoletti, vicesegretario nazionale della Fimmg, la federazione dei medici di famiglia. La situazione dei medici di base è meno dura rispetto a quelli delle emergenze, eppure l’esodo c’è stato lo stesso. Come lo spiega? «Le uscite erano attese, bastava guardare i dati anagrafici dei pensionamenti. Inattesi invece i prepensionamenti. La categoria è stata messa a dura prova dalla pandemia. Sui medici di famiglia si è scaricato il peso enorme della gestione del Covid. Sono stati in trincea per oltre due anni, dovendo affrontare una situazione di caos. Ora gli studi sono intasati da coloro che hanno ritardato o sospeso le cure durante la pandemia. E si parla di coinvolgere i medici di base per la quarta dose vaccinale. Molti colleghi, superata l’emergenza, hanno preferito anticipare il pensionamento nonostante le penalizzazioni economiche: anche perdendo un po’ di soldi, non hanno esitato e se ne sono andati. Nel Lazio pensavamo che nel 2022 saremmo rimasti in 4.000 da 4.800 che eravamo, con il pensionamento standard dei settantenni, invece siamo scesi a 3.800 unità. Ci sono stati casi di medici che se ne sono andati a 63 anni. Mi dicevano: non ce la faccio più. Il lavoro si è complicato». Complicato in che senso? «Siamo afflitti da una serie di passaggi burocratici che rallentano il lavoro». Un esempio? «Le priorità per le prescrizioni sulle ricette. Se indico che un paziente deve fare un accertamento entro una certa data ma questa non viene rispettata perché i tempi di attesa sono lunghi, il paziente finisce per dare la colpa a me. Il medico di base è al centro di un sistema che non funziona e diventa il terminale della rabbia dei cittadini. Se un paziente anziano ha un catetere che non funziona il sabato pomeriggio, a chi lo dico? C’è qualcuno che mi risponde al Cad, il Centro di assistenza domiciliare? Altro esempio: dimettono un paziente alle 17 del venerdì pomeriggio, spesso con prescrizioni varie. Il parente si rivolge a me per sapere cosa fare. Ma io sono costretto a rispondere che per attivare alcune procedure bisogna aspettare lunedì perché sabato e domenica è tutto chiuso. Questi casi sono aumentati in modo esponenziale e tanti colleghi non ne possono più». In quali regioni si sentono le maggiori carenze di medici di base? «Le regioni più sofferenti sono al Nord, soprattutto Lombardia, Liguria, Trentino. Qui fanno lavorare i pensionati. Anche in alcune aree del Lazio si prolunga l’attività oltre i 70 anni. Ma mentre negli anni passati era una costante chiedere di restare oltre l’età pensionabile, ora è un’eccezione. Nel Sud c’è più mobilità e tante persone vanno al Nord. In Calabria il numero di guardie mediche è altissimo, superiore al resto d’Italia». <div class="rebellt-item col1" id="rebelltitem2" data-id="2" data-reload-ads="false" data-is-image="False" data-href="https://www.laverita.info/cercate-un-dottore-2657955726.html?rebelltitem=2#rebelltitem2" data-basename="meno-soldi-meno-visite-private-e-i-pazienti-si-riversano-da-noi" data-post-id="2657955726" data-published-at="1661726856" data-use-pagination="False"> «Meno soldi, meno visite private e i pazienti si riversano da noi» «Al pronto soccorso del Cardarelli di Napoli, il più grande ospedale del Mezzogiorno, ci sono 22 medici: ne servirebbero altri 24. Nel 2019 ce n’erano 46. Nei pronto soccorso di tutta la Campania, di qui al 2025 mancheranno 800 camici bianchi, ora sono vacanti 420 posti. Servirebbero 1.400 letti in più per arrivare alla dotazione minima e garantire i livelli di assistenza». Maurizio Cappiello, vicesegretario Anaao Assomed della Campania e medico chirurgo al Cardarelli, sciorina numeri da incubo. Come si è arrivati a questa situazione? «I pensionamenti, rispetto alle carenze totali, sono una piccola quota. Un 15% dei medici è andato a lavorare nel settore privato, un 10% si è trasferito all’estero e il resto si è fatto spostare nei reparti di degenza ordinaria dove non c’è lo stress delle emergenze». Si fugge dagli ospedali? «Le condizioni di lavoro sono diventate insostenibili. I pronto soccorso stanno esplodendo. Negli ultimi sette anni a Napoli ne sono stati chiusi 5: Loreto Mare, San Giovanni Bosco, Santa Maria del Popolo degli Incurabili, San Gennaro, Ascalesi. Gli ospedali di San Gennaro e di Santa Maria del Popolo degli Incurabili non esistono più. È uno degli effetti del commissariamento della Regione Campania. Per risanare il bilancio si è preferito tagliare alcune strutture di emergenza con la promessa, mai mantenuta, di potenziarne altre. L’ospedale Cardarelli si è fatto carico dell’afflusso dei pronto soccorso chiusi. Non bisogna dimenticare inoltre che gli ospedali spesso sono usati come ammortizzatori sociali per le prestazioni non urgenti». In che senso? «Le liste d’attesa per la specialista si sono allungate con il Covid. Tanti pazienti hanno saltato le cure e ora, per recuperare, si rivolgono all’ospedale. Qui arrivano quanti non hanno le disponibilità economiche per pagare un medico privato o fare gli accertamenti nei laboratori di analisi. Questa massa di persone si somma alle urgenze quotidiane. Sempre più spesso la tensione sale e sono frequenti le aggressioni da parte dei parenti del malato che è in corsia in attesa del suo turno e rivendica la priorità anche su chi arriva con il codice rosso. Oltre il 20% delle aggressioni avvengono proprio nel pronto soccorso. Lavorare in queste condizioni è diventato molto faticoso oltre che rischioso. Al medico dovrebbe essere riconosciuto lo status di pubblico ufficiale. Ora l’aggressore è perseguibile solo su denuncia a meno che non vi siano lesioni tali da richiedere una prognosi di almeno 20 giorni. Ecco perché chi può va altrove. Pesa anche uno stipendio che è più basso della media europea». Come si può arginare la fuga dei medici? «Innanzitutto occorre aumentare il numero dei posti letto per ridurre il sovraffollamento. Va riformata l’assistenza in emergenza; un medico che al pronto soccorso fa tutto non è più possibile. E per ammortizzare i turni massacranti servirebbero più ferie». Quanti giorni di riposo avete a disposizione? «Oscillano tra 32 e 36 giorni l’anno ma non si riescono a soddisfare per carenza di personale. Chi è nelle strutture di emergenza dovrebbe averne 15 in più».
Silvio Berlusconi (Ansa)
Ieri, tra i cronisti, circolavano trascrizioni confuse del decreto che lasciavano una sola certezza: le indagini non sono finite. In quelle righe recuperate da un documento quasi illeggibile si evincerebbe che i pm non si sarebbero giocati tutte le cartucce e ci sarebbero ancora piste da battere. Come quella legata a un ex carabiniere del Ros di stanza a Milano che «avrebbe assistito a incontri» e che «potrebbe essere a conoscenza di circostanze che avrebbe appreso» per motivi di servizio sulle figure di Silvio Berlusconi e l’ex comandante del Ros Mario Mori.
Si preannuncia così l’ennesima sarabanda di rivelazioni e suggestioni sul tema delle stragi. Ma questo comporterà altre investigazioni e, di conseguenza, ulteriori costi. Come se quanto speso in trent’anni d’indagini non fosse più che sufficiente. L’insieme degli otto procedimenti aperti e chiusi contro Berlusconi e Dell’Utri, presunti mandanti delle stragi mafiose, hanno comportato costi sicuramente alti per lo Stato. L’ipotesi di una cifra compresa tra i 15 e i 25 milioni di euro è stata indicata «a spanne» alla Verità da un ex procuratore della Repubblica. Il quale ha suddiviso la sua stima in cinque voci.
La prima e più onerosa riguarda le intercettazioni telefoniche, ambientali e telematiche. Tali captazioni richiedono strumentazioni sofisticate, canoni giornalieri da corrispondere alle società che forniscono i software e i macchinari, migliaia di ore di ascolto e trascrizione da parte della polizia giudiziaria o di periti giurati. Per filoni d’indagine che durano anni, questa voce oscilla facilmente tra i 5 e i 10 milioni di euro complessivi per l’intera serie di inchieste. La seconda voce più alta riguarderebbe il costo del personale (dai 5 ai 7 milioni di euro), ovvero delle ore/lavoro dedicate alle indagini dai magistrati e dalle forze dell’ordine. Otto successive inchieste hanno comportato l’impiego di pool di magistrati, segreterie, sezioni della Direzione investigativa antimafia o reparti speciali, impegnati per mesi o anni esclusivamente nella lettura e stesura di atti o nella redazione di informative.
A questo vanno aggiunte le spese per le trasferte (viaggio, vitto e alloggio) di pm e investigatori per interrogatori, audizioni, riscontri o notifiche, ma anche i costi logistici per lo spostamento in sicurezza dei detenuti o dei testimoni (i procedimenti hanno visto il coinvolgimento di numerosi collaboratori di giustizia dislocati in varie regioni d’Italia). Una stima prudenziale per trent’anni di missioni incrociate tra Toscana, Sicilia, Roma e istituti penitenziari sarebbe tra 1,5 e 3 milioni di euro.
Ci sono, infine, le spese per perizie, consulenze tecniche e traduzioni.
In indagini di questa portata, i magistrati si avvalgono costantemente di esperti per perizie foniche e pulizia di nastri e file registrati dentro e fuori il carcere, ma anche di analisi documentali, storiche e patrimoniali. Ciascuna di queste consulenze comporta parcelle da decine o centinaia di migliaia di euro. Sull’arco di trent’anni, la spesa stimata si aggira tra 1 e 2 milioni di euro.
Nel computo finale rientrano anche spese vive di cancelleria, digitalizzazione degli atti e notifica degli stessi alle parti coinvolte. Parliamo di montagne di documenti e centinaia di migliaia di euro di costi.
Un conto che è stato saldato, a partire dal 1996, dal ministero della Giustizia, vale a dire dai contribuenti italiani. Chissà quanto denaro dovremo sganciare ancora prima di vedere la fine di questa telenovela giudiziaria.
Continua a leggereRiduci
I coniugi Moretti (Ansa)
I due, in quanto proprietari, devono rispondere dei reati di omicidio colposo, lesioni personali gravissime colpose e incendio colposo nell’inchiesta per la strage nel locale Constellation, andato a fuoco la notte di Capodanno a Crans-Montana, in Svizzera, dove morirono 41 giovani, tra cui 6 italiani, e 115 rimasero feriti. Per la prima volta la coppia è stata sentita insieme con la formula della procedura del confronto, cioè rispondendo nella stessa stanza alle domande che venivano poste. Anche Jacques ha affermato che «è stato molto male, tanto da non riuscire nemmeno a parlare» dopo la tragedia.
Presenti in aula la procuratrice generale aggiunta del cantone vallese Catherine Seppey e una settantina di legali delle parti civili, tra cui anche l’avvocato Romain Jordan, incaricato dal governo italiano nella costituzione di parte civile, oltre alle famiglie delle vittime e dei sopravvissuti. Gli avvocati hanno contestato la scelta del procedimento che avrebbe dato modo ai due imputati di concordare una versione comune e discapito della spontaneità. E a quel «siamo stati distrutti» di Jessica ha replicato Laetitia Brodar-Sitre, mamma del sedicenne Arthur, morto nel rogo. «Essere distrutti, devastati significa non poter abbracciare i propri figli o doverli assistere in ospedale, questo significa essere distrutti. Non credo che essere indagati in una tragedia significhi vivere una distruzione quando si può rientrare a casa, lavorare al fianco del proprio marito e poter abbracciare i propri figli tutte le mattine».
Nel corso dell’interrogatorio la procura ha contestato a Jessica Moretti anche il reato di falso documentale. Gli addebiti riguardano una fattura del 2015 relativa all’acquisto della schiuma fonoassorbente, con cui era stato rivestito il soffitto del locale e che non era ignifuga. La fattura, palesemente falsificata, riporta infatti l’Iva in vigore in Francia benché sia stata emessa in Germania. Il documento, falsificato probabilmente per scopi fiscali, riporta la data del 3 settembre 2015 e indica un importo di 13.464 euro.
Restano nel mirino degli inquirenti ancora i conti della coppia dopo la segnalazione arrivata dalla Francia alla procura Vallese. Un informatore, in forma anonima, aveva riferito che una carta di credito Revolut era stata inviata a Jessica. La carta non aveva limiti di spesa, cosa che aveva indotto l’informatore a sospettare un possibile collegamento con il riciclaggio di denaro. Un altro dettaglio emerso ieri è sulle bottiglie di champagne con le fontane luminose che avrebbero generato l’incendio. La dipendente Cyanne Panine, poi deceduta, con le fiaccole sulle spalle di un collega è stata indicata come colei che avrebbe inconsapevolmente generato il rogo. Il corteo pirotecnico non sarebbe stato un’iniziativa «spontanea» dei giovani camerieri, ma una pratica dettagliatamente organizzata dalla stessa titolare.
Durante l’interrogatorio sono stati fatti sentire degli audio tratti da una chat di Whatsapp in cui la titolare dà precise istruzioni ai camerieri sulla coreografia: «avrei gradito si facesse» o «potreste farlo». Poi: «Attenzione alle candele perché, se finiscono sulla schiuma, possono bruciare il Constellation». Questi documenti contrastano con la versione sempre sostenuta dagli imprenditori francesi. «Non abbiamo mai obbligato nessuno», ha ribadito la donna. «Era una consuetudine ma quando si svolgeva la sfilata c’erano sempre due camerieri che erano preparati a gestire la situazione», si è difesa la Moretti. Per l’avvocato Romain Jordan quella di ieri è stata «l’ultima occasione che la coppia Moretti aveva per dare risposte alle vittime su tutti i punti che restano oscuri o nebulosi».
Continua a leggereRiduci
Ansa
Nelle ultime ore dichiarazioni provenienti da Teheran, Washington e dagli organismi internazionali hanno mostrato quanto il percorso verso un accordo resti fragile e pieno di ostacoli. Ad alimentare le polemiche è stata l’agenzia iraniana Fars News, secondo la quale i negoziati tra Iran e Stati Uniti sarebbero stati sospesi. La decisione, secondo la ricostruzione diffusa da Teheran, sarebbe legata a presunti attacchi americani contro navi commerciali nelle vicinanze delle coste meridionali iraniane e al proseguimento delle operazioni militari israeliane in Libano. La versione iraniana è stata però respinta dal Comando centrale degli Stati Uniti. Il Pentagono ha definito false le notizie secondo cui unità iraniane avrebbero aperto il fuoco contro navi da guerra americane nel Golfo di Oman, costringendole a ritirarsi. Washington ha precisato che le proprie forze continuano a operare normalmente nell’area e che non si è verificato alcun incidente di questo tipo. A confermare le difficoltà del negoziato è stato Mohsen Rezaei, consigliere militare della Guida suprema Mojtaba Khamenei. In un’intervista alla Cnn ha affermato che un eventuale accordo dipenderà dalla decisione dell’amministrazione Trump di scongelare 24 miliardi di dollari di beni iraniani bloccati all’estero. «I negoziati sono in uno stallo e Trump deve romperlo», ha dichiarato. Rezaei ha inoltre minacciato un allargamento del conflitto qualora gli Stati Uniti dovessero tornare all’opzione militare, sostenendo che l’Iran potrebbe colpire altre basi americane nella regione.
Nel frattempo Washington continua la pressione economica. Il Comando Indo-Pacifico ha annunciato l’intercettazione e l’ispezione della petroliera MT Davina nell’Oceano Indiano, una nave sanzionata dagli Stati Uniti per il trasporto di petrolio iraniano verso la Cina. Inoltre gli Stati Uniti hanno imposto nuove sanzioni contro l’Iran e i suoi alleati, prendendo di mira una rete accusata di aver esportato illegalmente verso l’Asia grandi quantità di gas di petrolio liquefatto iraniano per un valore di centinaia di milioni di dollari. Secondo Washington, il sistema si avvaleva di società di copertura negli Emirati Arabi Uniti e in Cina, oltre che della cosiddetta «flotta ombra» iraniana, per eludere le sanzioni e nascondere l’origine del carburante. Il direttore generale dell’Aiea, Rafael Grossi, ha espresso ottimismo sulla possibilità che Stati Uniti e Iran raggiungano un accordo sul programma nucleare, definendolo una cornice utile per affrontare successivamente le questioni più controverse. Intanto a Ginevra gli ambasciatori di Iran, Cina e Russia presso l’Aiea hanno incontrato Grossi per discutere i temi all’ordine del giorno della prossima riunione del Consiglio dei governatori dell’agenzia. Dal canto suo, Trump ha dichiarato che «Gli Stati Uniti non hanno bisogno di alcun accordo per ottenere l'uranio arricchito iraniano». Nel frattempo il Libano, bersagliato da altri raid israeliani, è entrato direttamente nella disputa. In un’intervista alla Cnn il presidente Joseph Aoun ha accusato l’Iran di utilizzare il suo Paese come «merce di scambio nei negoziati con gli Stati Uniti». Aoun ha sottolineato che le decisioni sulla sicurezza e sulla stabilità del Libano devono restare nelle mani delle istituzioni nazionali, lasciando intendere che il ruolo di Hezbollah continui a rappresentare uno dei principali strumenti attraverso cui Teheran esercita la propria influenza nella regione. Le accuse sono state respinte dai pasdaran.
A complicare ulteriormente il quadro è intervenuta anche la polemica tra Azerbaigian e Cnn. Baku ha respinto come «completamente infondate» le indiscrezioni secondo cui Israele avrebbe utilizzato il territorio azero per operazioni di intelligence contro l’Iran durante il recente conflitto. Il governo ha accusato l’emittente americana di aver ignorato la posizione ufficiale del Paese e ha ribadito di non aver mai consentito attività militari straniere dirette contro Stati confinanti. A raffreddare ulteriormente le aspettative di un rapido disgelo è intervenuto anche il ministro degli Esteri iraniano Abbas Araghchi, che ha escluso qualsiasi possibilità di un incontro tra Donald Trump e Mojtaba Khamenei. Una posizione che conferma come, nonostante gli spiragli evidenziati dall’Aiea, il percorso verso un’intesa resti ancora irto di ostacoli politici, militari ed economici.
Continua a leggereRiduci
Nicola Fratoianni (Ansa)
«Il tempo dei privilegi è finito ed è ora di redistribuire la ricchezza. Non c’è niente di assurdo in questa proposta, che è ragionevole, di buon senso e riformista». Salis chiede di più: «Impedire che i ricchi possano trasferire la loro residenza fiscale. Si può fare una legge europea e muoversi con gli altri Paesi», la sua proposta. Nelle stesse ore anche Angelo Bonelli, portavoce di Avs, in una rincorsa a chi è più duro e puro, rilancia la tassa per i super ricchi e li individua. Uno per uno, quasi fosse una lista di proscrizione. «Non penso a una patrimoniale permanente: bisogna adeguare il sistema delle aliquote, renderle più giuste, diminuire la pressione fiscale sul ceto medio e aumentarla sui redditi più alti. C’è poi una grande questione su cui si può immaginare un contributo di solidarietà, una tassa di scopo sui super ricchi (oggi in Italia sono 79, con un patrimonio complessivo di 357 miliardi di euro) per destinare risorse, nell’arco di tre-quattro anni, all’abbattimento delle liste d’attesa nella sanità pubblica».
Tassare i super ricchi per finanziare la spesa sanitaria, una proposta populista che già era stata lanciata da Chiara Appendino, deputato del Movimento 5 stelle, che ieri è tornata sul punto: «Se vogliamo costruire un Paese più giusto, il Movimento 5 stelle e l’intero campo progressista devono avere il coraggio di sfidare i privilegi e ridurre le disuguaglianze, rimettendo la giustizia sociale al centro dell’agenda politica. Costruire un’alternativa a Giorgia Meloni significa anche fare una scelta di campo netta. E allora sì, lo ribadisco: la Millionaire Tax serve subito. Anzi, siamo già in ritardo». Un messaggio che in qualche modo manda anche ai suoi, in un certo senso, dal momento che il leader del Movimento, Giuseppe Conte, si è mostrato tiepido sull’argomento.
Così come comincia ad apparire infastidita la segretaria del Pd, Elly Schlein che, incalzata dai cronisti, ha detto: «La patrimoniale? Non siamo qui a parlare di questo. Ne discuteremo, ma non è tra le cose già condivise». E non è condivisa perché tema molto divisivo all’interno del campo largo. «Il dibattito sulla patrimoniale funziona bene come slogan, ma poi nella realtà dei fatti se tu alzi troppo le tasse a una determinata fascia di popolazione ci sta che quelli se ne vanno in Svizzera, ci sta che quelli se ne vanno in Lussemburgo e se se ne vanno in Lussemburgo non hai più i soldi, non per i ricchi, ma per i poveri», commenta il leader di Italia viva, Matteo Renzi, che poi aggiunge: «Ti manca il gettito per cosa? Per la sanità, per la scuola, per la salute. Allora io dico, va sempre trovato un equilibrio».
Ma la patrimoniale è una tassa che non ha storicamente riscosso successo in nessun Paese europeo. Come in Francia. Le Figaro, pochi mesi fa, aveva pubblicato uno studio pubblicato da Rexecode, il principale istituto di ricerca economica francese, che tracciava un bilancio critico dell’imposta sulla ricchezza (Isf/Ifi) in Francia. Secondo le conclusioni, la tassazione dei grandi patrimoni ha un costo economico superiore alle entrate generate, a causa dell’esilio fiscale e della fuga di talenti.
In sostanza, secondo le stime, il mancato gettito fiscale generato dall’imposta raggiungerebbe i 9 miliardi di euro, a fronte di un incasso che varia dai 2 ai 5 miliardi di euro a seconda dell’anno. Non solo perché, sempre in Francia, «la perdita di reddito nazionale ammonterebbe a una cifra compresa tra 0,5 e 1 punto percentuale del Pil». Insomma, abbiamo l’esempio dei vicini, virtuosi per alcuni, che però mostrano tutte le fragilità di una misura che, se messa in campo, annullerebbe completamente il rientro di capitali esteri favorito dalle politiche di questo esecutivo.
Continua a leggereRiduci