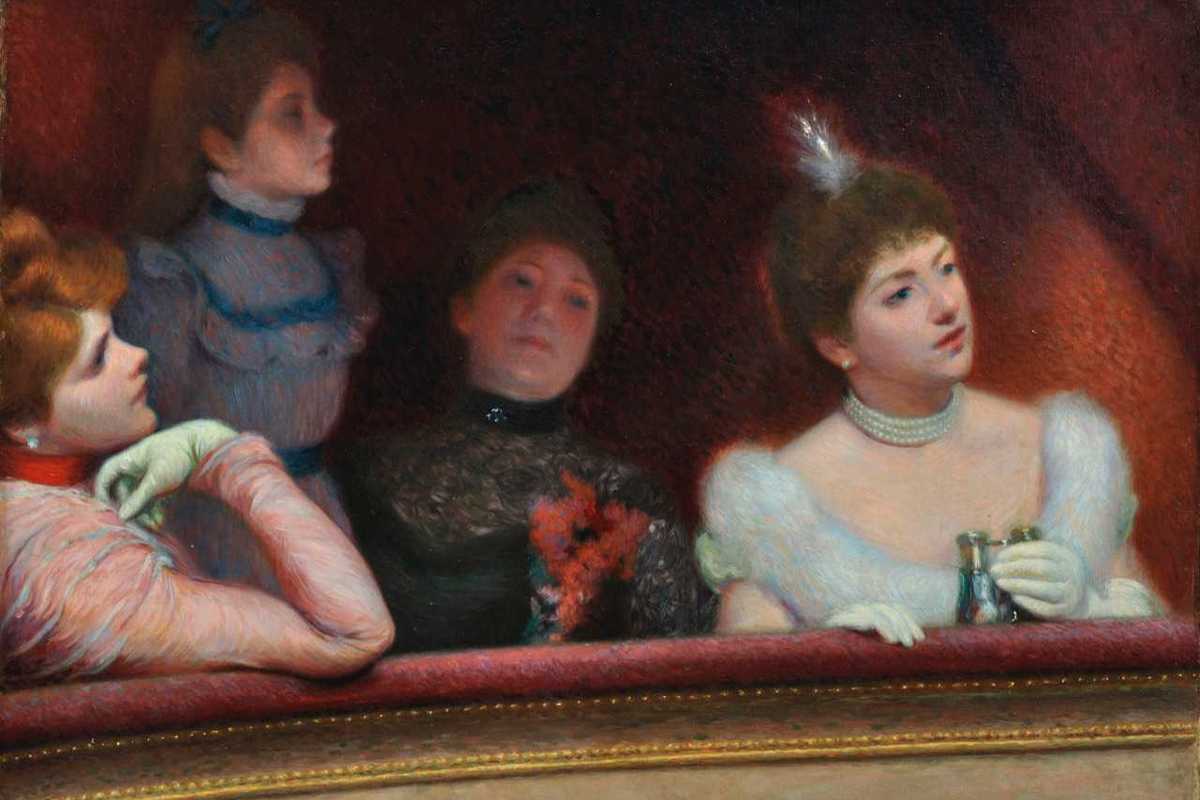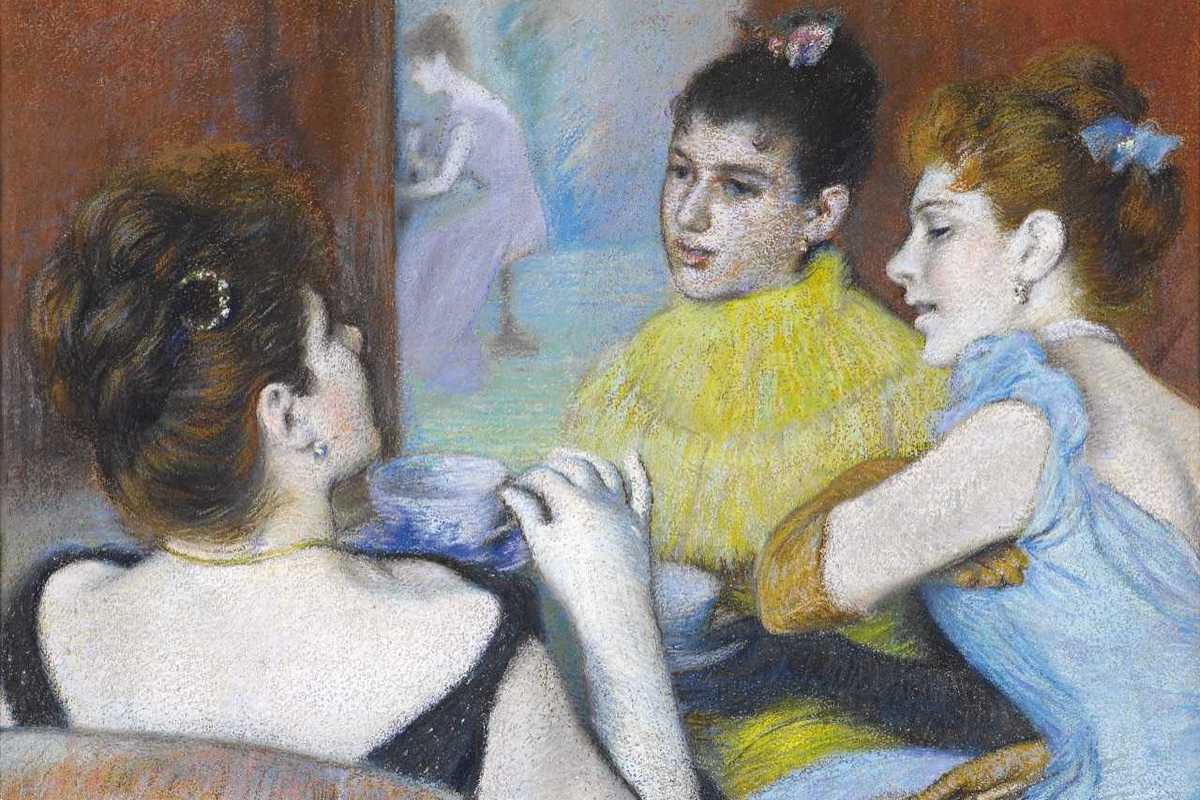Federico Zandomeneghi, Bambina dai capelli rossi, 1895 ca., collezione privata, Milano. Courtesy Archivio Dini, Firenze
Negli spazi espositivi di Palazzo Roverella, una grande mostra (sino al 28 giugno 2026) mette in dialogo un protagonista dell’arte italiana dell’Ottocento e uno dei nomi più noti della scena europea: Federico Zandomeneghi ed Edgar Degas.
Veneziano l’uno, parigino l’altro, ad accomunare Federico Zandomeneghi (1841- 1917) ed Edgar Degas (1834- 1917) non solo un carattere non facile, una profonda amicizia umana e artistica, l’anno e il luogo della scomparsa (morirono entrambi a Parigi nel 1917), ma uno dei più grandi movimenti artistici della storia dell’arte: l’Impressionismo, di cui Degas ne fu uno dei massimi esponenti e Zandomeneghi una delle « voci» italiane più interessanti. Influenzati entrambi dai fermenti innovativi di un gruppo di giovani pittori toscani, i futuri Macchiaioli del celebre Caffè Michelangelo (che Degas conobbe e frequentò nel suo soggiorno fiorentino del 1858), la loro arte trovò nel realismo e nella rappresentazione veridica del movimento (basti pensare pensare alle celebri ballerine di Degas…) le cifre stilistiche fondamentali, quel quid che fece rifiutare a Degas il termine assoluto di impressionista e che riconobbe in Zandomeneghi «… una particolare, spiccata individualità artistica, una balda sicurezza che viene suggerita da una ferma convinzione in certi principii, nonché una certa aderenza ad una pittura realista, atta a riprodurre la vita quotidiana », come scrisse nel 1871 in un suo articolo il pittore Pompeo Molmenti. Tre anni dopo l‘uscita di questo scritto, nel 1874, Zandomeneghi partì improvvisamente per Parigi e in Italia non fece più ritorno: a questo punto, pur conservando la propria, originalità (Degas, alludendo al suo orgoglio italico, lo appellava «le vénetien »…), la sua adesione all’Impressionismo fu totale, come assoluto fu il vedere in Edgar Degas non solo un amico , ma il suo modello e mentore, per sua stessa definizione, «l’artista il più nobile e il più indipendente dell’epoca nostra».
E di queste due personalità a confronto fra Firenze e Parigi, di Macchiaioli e Impressionisti, di tradizione e avanguardie racconta la mostra allestita a Rovigo, curata dalla storica dell’arte Francesca Dini e arricchita da importanti prestiti italiani, internazionali e di opere mai esposte prima.
Il percorso espositivo
Divisa in cinque sezioni, la mostra si apre con il soggiorno fiorentino di Degas e con un suo capolavoro giovanile, il prezioso quadro preparatorio per La famiglia Bellelli, straordinario e delicato disegno a pastello per la prima volta prestato all’Italia dal museo Ordrupgaard di Copenaghen. Accanto, altre opere del Maestro francese (bellissimi i Ritratti di Thérèse de Gas e di Hilaire de Gas, prestito eccellente del Musée d’Orsay) in dialogo con alcuni capolavori macchiaioli, tra cui spiccano Cucitrici di camicie rosse di Odoardo Borrani, il Ritratto di Augusta Cecchi Siccoli di Giovanni Fattori e Dalla soffitta di Giovanni Boldini.
E’ nella seconda sezione del percorso che si incontrano le opere degli anni italiani di Zandomeneghi , il periodo in cui «Zandò» realizza Impressioni di Roma (1872), il dipinto lodato da Edouard Manet per la sua grande forza ed energia creativa, quella stessa energia che segnerà tutta la sua futura e ricca produzione impressionista, che se da una parte accoglie i suggerimenti della modernità visiva di Degas , dall’altra li rielabora secondo una sensibilità personale, nutrita dalla tradizione cromatica veneziana e dall’uso del colore di Renoir , come ben testimoniano opere come A letto e la bellissima tela Le Moulin de la Galette.
Ad illustrare gli anni della piena maturità dell’artista veneziano un importante nucleo di dipinti , ulteriore testimonianza di come l‘adesione di «Zandò» all’ Impressionismo , seppur sentita e convinta, sia sempre stata segnata da una costante e ininterrotta ricerca personale: a dialogare con le opere di questo periodo ( da Mère et fille, al Il dottore, passando per Le madri, Visita in camerino e Al caffè Nouvelle Athènes) alcuni lavori di Degas, fra cui spiccano Lezioni di danza e la celebre scultura della Piccola danzatrice di quattordici anni, prestito eccezionale dall’Albertinum, Staatliche Kunstsammlungen di Dresda.
A chiudere il percorso la svolta del 1886, anno dell’ ultima collettiva del gruppo impressionista : da qui in poi, pur rimanendo vicino ai sui « compagni di stagione », Zandomeneghi sceglierà un linguaggio personale più autonomo, caratterizzato una maggior morbidezza della forma, da una compostezza più classica e da un nuovo equilibrio narrativo, come ben rivela la bellissima Bambina dai capelli rossi (a mio parere il più bel quadro in mostra… ), una tela ad olio ambientata in interno che coglie una giovane ragazza intenta nella lettura: un’opera di grande impatto visivo , dominata da una chioma fulva e da un gusto cromatico di rara bellezza, che dal rosso preminente dei capelli scende con delicatezza sino a toccare l’azzurro del vestito, per poi quasi fondersi con il legno della sedia e la parete variegata che fa da sfondo.
Un’opera che è il risultato finale di un percorso personale e coerente di un artista e che, da sola, indica quanto sia stato sorprendente il contributo italiano alla modernità europea.
Continua a leggereRiduci
True
2026-05-19
«Il più rock di tutti i tempi? Beethoven. In Italia i testi contano più che all’estero»
Domenico Paganelli
Il direttore artistico Domenico Paganelli: «I ragazzi di oggi hanno disimparato a possedere gli album. Ai giovani dico sempre: “Non prostituite la vostra musica a logiche di mercato”».
Dal cilindro magico della musica fuoriesce un profluvio di brani che ci catturano o ci hanno catturato. Canzoni leggere? Testi impegnati? In fondo poco importa. Ci hanno raggiunto, interessato, immalinconito o rasserenato. Tuttavia, esiste un teorema in base al quale spiegare il successo o l’insuccesso di una canzone?
Domenico Paganelli, detto Mimmo, tarantino e milanese d’azione, è stato dirigente artistico della Rca (oggi Sony Bmg), della Peer Southern e della Emi. È un alchimista della musica pop ed è appena uscito il suo libro Music Masterclass (edizioni Dantone). La sua è sempre stata una politica della qualità e ha collaborato con mostri sacri del pop italiano, da Dalla a Battiato, da Vecchioni a Fossati, da Bennato a Guccini, da Branduardi a Vasco Rossi, da De Gregori a Rino Gaetano e molti altri.
Come conobbe Rino Gaetano?
«Aveva appena fatto Sanremo. Lo conobbi nel 1977. Quando veniva a Milano ero io che organizzavo la promozione, le radio, le interviste, erano nate le tv private».
I testi di questo cantautore, talvolta più espliciti, talaltra più enigmatici, davano fastidio a qualche potente?
«Era un cantautore emergente. Secondo me non ha dato fastidio ai potenti perché aveva un certo modo di dire le cose… Una volta cantò Nun te reggae più davanti a Susanna Agnelli (sorella di Gianni Agnelli, ndr.) e lei lo trovò divertente…».
Sì, ad Acquario, in Rai, 1978. Tuttavia, in quell’occasione, Costanzo lo mise un po’ alla berlina…
«In quella trasmissione era molto timido, non tanto a suo agio. Usò tutto il mestiere possibile. In effetti non fu molto aiutato. Ma la sua coerenza fece sì che disse ciò che pensava».
Il cielo è sempre più blu. Canzone di denuncia sociale. Quel refrain era ironico o sarcastico?
«In quella canzone parlava di qualcosa di negativo ma i grandi fanno in modo di bilanciarlo con qualcosa di positivo e non c’è frase più bella di questa che lui ha scritto. “Guardiamo avanti e siamo positivi”. Non era sarcastico ma ironico. L’ironia è una grande arma».
Sono stati espressi dubbi sulla sua morte, in quell’incidente stradale…
«Non ho mai creduto a disegni nascosti. C’è da dire che Rino è un artista anomalo. Quando è morto era sì famoso ma non c’era ancora il sentore del mito e ha quasi superato gli altri cantautori, ma post mortem. Dalla, Pino Daniele, Pino Mango - che se ne andò sul palco - erano già grandi in vita. Lui vendette molto con Gianna, un singolo, ma per gli album era da 30-50.000 copie, una quantità all’epoca non elevatissima ma normale».
La celebre Luci a San Siro di Vecchioni, che parlava di compromessi imposti per vendere dischi. «Parli di sesso, da buoncostume… / Scrivi Vecchioni / scrivi canzoni / che più ne scrivi più sei bravo e fai i danée…».
«Era una critica nei confronti del “fai questo che vogliono le discografiche” ma un artista può prendere la scorciatoia per il successo. Il duetto Vecchioni-Guccini al premio Tenco è più una riflessione tra artisti. Insomma, il denaro non ha mai fatto schifo a nessun artista. Vecchioni scrisse quella canzone per un artista barese, Rossano, e aveva un altro titolo e un altro testo. Non successe nulla, la ripescò ma il testo non gli calzava e lo riscrisse. Venne quel capolavoro di Luci a San Siro. Più di una volta Guccini mi ha detto che questa canzone l’avrebbe voluta scrivere lui».
Il pubblico può influire sul mercato discografico?
«Il pubblico, alla lunga, è sempre un sovrano. Si facevano anche gli spot su un disco e questo poteva far vendere di più. Ma il pubblico ha un sesto senso. C’è da dire poi che nelle scuole si insegnano i cantautori, ma tra dieci o vent’anni forse si farà la stessa cosa con la musica rap…».
Il fatto che un disco abbia successo dipende anche dal momento in cui esce?
«Può accadere che un album sia bellissimo ma un po’ in anticipo sui tempi. Deve essere giusto al momento giusto. Se è troppo in anticipo non va bene, se troppo in ritardo nemmeno. Se è troppo in ritardo significa che ciò che in quel disco l’artista dice è stato già detto da qualcun altro. Dal momento in cui un artista concepisce un disco, diciamo a casa sua, al momento operativo passano circa sei mesi, talvolta un anno e nel frattempo il mondo va avanti. Può succedere che un altro esca prima con caratteristiche simili e sia un problema replicarlo».
Nella sua carriera di discografico ha promosso musica e testi di qualità.
«Ho iniziato in discografia nel 1971. Ho fatto negozio, vendita, ascoltavo concerti di artisti nazionali e internazionali. Poi entrai nella stanza di bottoni. Mi interessava tutto, non mi piaceva tutto ma cercavo il bello ovunque. Siamo abituati a dividere il mondo in rock, pop, folk, jazz e via di seguito, ma quello è il vestito. La canzone in sé non ha un genere. Sono la registrazione e l’arrangiamento del pezzo che determinano se esso è pop, rock o altro. Amavo scomporre le canzoni senza lasciarmi prendere dal vestito».
Ci faccia capire.
«Una canzone melodica può diventare rock e sembrare scritta per essere rock. Quando faccio le masterclass dico ai ragazzi: “Quando si scrive il testo il genere ancora non esiste”, e già mi guardano male. Gli canticchio Fotoromanza di Gianna Nannini, in tre quarti, ma il tre quarti poteva essere un liscio dei Casadei. Questo per dire che l’arrangiamento modifica tutto. Dico ai ragazzi: “Sapete qual è il compositore più rock del mondo di sempre? È Beethoven. T-ta-ta-tan” (accenna la Sinfonia n. 5, ndr.). Quello è rock, anche se non esisteva. Il maestro Walter Margoni, “Gualtiero”, autore di Guarda che luna, si metteva al pianoforte, prendeva una canzone, ad esempio di Ramazzotti o Mina, e mi diceva: “Adesso ti faccio capire perché è un successo”». La scomponeva come un lego. Questo mi ha aperto la mente».
Preso atto che dev’esserci una metrica delle note che ne sancisca l’«orecchiabilità», quanto è importante il testo?
«Il testo ha sempre importanza e nel nostro Paese ancora di più che nel mondo anglosassone, dove ci sono canzoni meravigliose ma quando le traduci un po’ di amaro in bocca rimane. Nella nostra lingua i termini hanno spesso molti sinonimi, da loro molto meno. Con poche centinaia di parole loro scrivono. Pensiamo invece alle parole che usa Battiato i cui testi sono tuttavia enormemente diversi rispetto a un cantante pop degli anni Sessanta…».
Cantautori più profondi e autori più semplici, con rispetto di entrambi.
«Per un cantautore il testo può arrivare anche all’80%di importanza. I cantautori hanno inventato un modo più libero di scrivere. Negli anni del boom economico si scrissero i testi più ingenui ed è giusto. Poi il 1968 e, dalla fine degli anni Settanta, quel “noi” che si usava è diventato “io”, con l’eccezione di Vasco Rossi che negli anni ’80 ha detto “Siamo solo noi”».
Resta il fatto che anche le canzonette leggere hanno un loro diritto di cittadinanza, tant’è che a tante di esse, lo ammettiamo o no, siamo affezionati…
«Sono d’accordissimo. Se uno va al mare mette ad esempio Vamos a la playa. Se ci eleviamo a giudici facciamo un errore. Ma la realtà è che le canzoni più belle sono quelle sentite da chi le ha scritte e non fatte a tavolino per puro marketing. Quindi distinguerei le Canzonette dalle canzonette con la “c” minuscola, quelle preconfezionate. Il ballo del qua qua è una Canzonetta con la “c” maiuscola. Conosco il compositore, svizzero. Un giorno gli è venuta così, spontaneamente, bellissima, da organetto, tradotta in moltissime lingue, una canzone così viene una volta nella vita… Oggi c’è la tendenza a trovare scorciatoie per il successo. Je so’ pazzo di Pino Daniele è una Canzonetta con la “c” maiuscola».
Quali speranze ha oggi, agli inizi, un cantautore talentuoso anche per sostentarsi economicamente?
«Dico sempre, live, live, live, ovunque, da dieci persone in su prendere tutto e soprattutto non prostituirsi artisticamente ma fare il vestito che ti vuoi mettere. Oggi la canzone d’autore è in crisi, è una nicchia. Una volta beneficiavano di vendite anche cantautori più mediocri, perché l’andazzo era quello. Oggi non c’è più e quindi si fa fatica».
Le grandi case discografiche di oggi scommettono sulla qualità?
«No. Oggi le majors hanno il 20% del personale che avevamo noi. Da quando hanno avuto l’idea della “musica liquida” non c’è più il possesso, ma solo l’ascolto. I ragazzi hanno disimparato a possedere l’album, il disco, che non si comprano più. Negli anni Sessanta lo streaming era il juke box. La musica digitale non fa guadagnare per vivere. I divi dei ragazzini sono sui social, magari non li conosciamo, con milioni di like e di streaming, la qualità non conta più. Non si parte più da zero, come facevamo noi, con il rischio di non vendere un disco…».
Luigi Tenco. Ho chiesto un parere a Orietta Berti, Iva Zanicchi, Vilma Goich, al criminologo Francesco Bruno. Tutti convinti che il suo non sia stato un suicidio…
«Le case discografiche cercavano il miglior disco possibile. Alle volte è normale che un artista vada verso il calcio d’angolo. C’erano due problemi, l’artista che andava troppo o verso destra o verso sinistra, e la censura, ufficiale e no. Inizialmente Ciao amore, ciao, il ritorno dalla guerra, era una canzone molto più profonda e magari anche molto più bella. Doveva rimanere un po’ più sull’amore. Ma non vedo un complotto. Secondo me lui era già una pianta con i segni del vivere, era molto critico, voleva fare musica d’autore. Non andò in finale ma alcune canzoni erano bruttine. Vide questa cosa come un attacco al suo modo di ragionare e, secondo me, andò in crisi. Aveva un principio di depressione. Tenco dedicò la sua vita a tenere integra la sua arte, ecco perché, secondo me, si sentiva così. Altri artisti non avevano il problema del Sanremo e non ci andavano».
Continua a leggereRiduci
Leone XIV (Ansa)
Lunedì prossimo esce «Magnifica humanitas»: indicherà i rischi della tecnica postumana, tra guerra, povertà e controllo sociale.
Una «enorme forza invisibile che coinvolge tutti»: è così che Leone XIV concepisce l’IA, alla quale, come ampiamente annunciato, ha deciso di dedicare la sua prima enciclica, Magnifica humanitas.
Il documento, dedicato alla «custodia della persona umana nel tempo dell’Intelligenza artificiale», reca la datadel 15 maggio, il giorno in cui sono caduti i 135 anni dalla promulgazione della Rerum Novarum di Leone XIII: è a lui che Robert Francis Prevost ha voluto ispirarsi nella scelta del nome, perché, come il predecessore, sente di doversi impegnare nella questione sociale dell’epoca contemporanea. Tanto che ha appena approvato l’istituzione della Commissione interdicasteriale incaricata di seguire il dossier IA. Così, se Benedetto XVI si opponeva alla «dittatura del relativismo», lui combatte la dittatura degli algoritmi.
L’enciclica sarà presentata lunedì prossimo nell’Aula del Sinodo. Sarà presente il pontefice in persona, insieme ai cardinali Víctor Manuel Fernández (prefetto della Fede) e Michael Czerny (prefetto per il Servizio allo sviluppo umano integrale); alla professoressa Anna Dowlands, teologa della Durham University, nel Regno Unito; a Christopher Olah, cofondatore di Anthropic, il volto «buono» dell’IA; e alla professoressa Leocadie Lushombo, docente di teologica politica della Jesuit school of theology di Santa Clara, in California. La conclusione sarà affidata al segretario di Stato, il cardinale Pietro Parolin. E al termine dell’evento, il vicario di Cristo impartirà la benedizione.
È ragionevole aspettarsi che il testo riprenda le argomentazioni di Quo vadis, humanitas?, il documento della Commissione teologica internazionale uscito il 4 marzo. Lo scritto presentava un’ampia disamina delle insidie collegate al rapido sviluppo dell’Intelligenza artificiale generale, suscettibile di rendere «incontrollabili e quindi ingovernabili» le dinamiche economiche, politiche e persino militari, oltre che di schiudere perniciosi orizzonti alle pratiche di «controllo sociale», nonché di privare la democrazia dei «legami solidali» che ne costituiscono il nutrimento. Centrale era l’invito a non liquidare i poveri in quanto meri «danni collaterali» del progresso e a tenere presente la «dignità infinita» della persona, contro le derive transumane e postumane.
D’altronde, già il 10 maggio 2025, a due giorni dalla sua elezione, al Collegio cardinalizio, Prevost spiegò che la Chiesa era chiamata ad affrontare gli effetti di «un’altra rivoluzione industriale e gli sviluppi dell’Intelligenza artificiale». Lo scorso gennaio, nel suo messaggio per la sessantesima Giornata mondiale delle comunicazioni sociali, il Papa americano ha ricordato che quella umana non è «una specie fatta di algoritmi biochimici, definiti in anticipo». E ha segnalato che addirittura «gran parte dell’industria creativa» è in pericolo, con «i capolavori del genio umano» che vengono «ridotti a un mero campo di addestramento delle macchine», destinate a soppiantare i prodotti dell’arte e della fantasia.
Le trappole di quello che Leone chiamava «affidamento ingenuamente acritico all’Intelligenza artificiale», «“oracolo” di ogni consiglio», emergono, proprio in questi giorni, da un dettaglio sulle amministrative francesi: un’inchiesta del think tank Terra Nova ha svelato che, alle elezioni municipali di marzo, un francese su sei ha fatto ricorso all’IA per decidere quale candidato votare. Il 7% vi ha trovato solo una conferma delle proprie preferenze; ma il 5%, sotto la sua influenza, ha cambiato parere; e il 4%, privo di un’opinione, se l’è fatta suggerire dal cervellone elettronico. Sono cifre piccole, che però offrono un assaggio della gigantesca transizione che stiamo attraversando: se l’IA contribuirà a definire i contorni della coscienza collettiva, diventerà cruciale portare alla luce il reticolo di interessi che si cela dietro la fornitura dei servizi digitali. E operare affinché la logica algoritmica sia messa al servizio del bene comune, piuttosto che del tornaconto di pochi miliardari e delle potenze imperiali. Il vaglio critico del «potere computazionale» è esattamente il compito che, nel suo ultimo saggio, La nuova logica del dominio, affida all’etica delle tecnologie padre Paolo Benanti, dirigente dell’Osservatorio sull’Intelligenza artificiale istituito dal ministero del Lavoro.
A subire l’impatto più devastante dal perfezionamento e dalla diffusione pervasiva dell’IA sarà il lavoro. Tanto che lo stesso Elon Musk ha sentito il bisogno di rispondere alle proiezioni che prevedono la cancellazione di 300 milioni di impieghi nel mondo, proponendo un «alto reddito universale» che compensi la disoccupazione.
Il pontefice ha ben presente questa piaga. E avverte l’urgenza di tutelare i minori dai tranelli dei modelli linguistici robotici, capaci di «imitare i sentimenti umani e simulare così una relazione». Ma nel mondo sdoppiato delle tecnologie basate sui dati, la persona diventa secondaria; a chi governa questa «forza invisibile» interessa solo il nostro simulacro digitale.
E poi c’è la guerra: Leone ne ha appena parlato nel suo discorso alla Sapienza, paventando che l’applicazione dell’IA in ambito bellico peggiori «la tragicità dei conflitti» e deresponsabilizzi «le scelte umane». Forse, per l’annientamento non serve un Terminator. A «terminarci» siamo già bravi da soli.
Continua a leggereRiduci
Mario Delpini (Ansa)
Dall’arcivescovo Delpini, ok all’archistar Boeri per la chiesa dedicata a «fedi diverse».
Si può realizzare il progetto di una nuova chiesa («monastero», lo definiscono) da 350 posti, dunque piccina, in un nuovo quartiere spendendo circa 6 milioni di euro e dove l’architetto che l’ha ideata auspica che il nuovo edificio venga utilizzato da «fedeli di fedi diverse»?
Si può: tutto questo accade a Milano, dove la diocesi ha presentato nei giorni scorsi il progetto del Monastero ambrosiano firmato da Stefano Boeri, «la modalità con cui la diocesi di Milano sarà presente all’interno di Mind, il Milano innovation district, il distretto sorto nell’area dell’Expo 2015. Nel 2023 era stata lanciata una Call for ideas, così la chiamano, che aveva coinvolto realtà ecclesiali, istituzioni, centri di ricerca e studi di architettura: l’obiettivo, decidere che cosa realizzare in quell’area. Da allora, Stefano Boeri ha preso il largo e ha firmato il progetto finale benedetto anche dall’arcivescovo, Mario Delpini, e che si estenderà nell’area all’incrocio tra il Cardo e il Decumano, in un’area che entro il 2030 (anno in cui è prevista la realizzazione del Monastero) ospiterà circa 70.000 persone tra residenti, lavoratori e studenti. Questo Monastero «avrà una presenza stabile di pastorale ordinaria, affidata a una piccola comunità che scandisce i ritmi della preghiera e della vita liturgica». Cinque le mini strutture abitative che ospiteranno i monaci del futuro. Gli altri spazi vedranno la presenza di un Chiostro delle religioni, un Giardino delle religioni, «dove le diverse tradizioni monoteiste presenti a Milano sono richiamate simbolicamente attraverso le essenze vegetali», e una Biblioteca delle religioni.
Boeri ha spiegato che il nuovo Monastero si svilupperà su una superficie di 2.700 metri quadri, 1.100 dei quali destinati agli spazi aperti. La chiesa vera e propria avrà un impianto trigono e potrà accogliere 300-350 fedeli. Ipotizzando la capienza massima, secondo le linee guida ufficiali per la progettazione di nuove chiese pubblicate dall’Ufficio nazionale per i beni culturali ecclesiastici, l’aula dell’assemblea sarà grande circa 350 metri quadri. A questa bisogna aggiungere il presbiterio (circa 50 mq), i vani accessorio (atri, corridoi, bagni, depositi: altri 150 mq), la sacrestia (30 mq): si arriva così a poco meno di 600 mq di sola chiesa, poco meno di un quinto dello spazio interessato dall’intervento. Forse un po’ pochino, visto che dovrebbe essere anche la chiesa di riferimenti dell’attiguo quartiere di Cascina Merlata, nuovo di zecca, popoloso ma privo di strutture religiose. Costo stimato? «Edificare nuovi centri parrocchiali», ha ricordato monsignor Luca Bressan, vicario episcopale per la Cultura, la carità, la missione e l’azione sociale, «costa fra i 5 e i 6 milioni di euro. Il Monastero ambrosiano non costerà di meno». I soldi saranno saranno reperiti attraverso una raccolta fondi.
Sui social, i fedeli non hanno preso bene il progetto. C’è chi dubita della funzionalità della struttura per ospitare celebrazioni sacre, chi si chiede «Ma sempre Boeri?», chi (tantissimi) sottolinea che, invece di costruirne uno nuovo, la Curia dovrebbe badare ai numerosi monasteri chiusi o che stanno chiudendo e che rischiano di rovinarsi (e qui il grande accusato è proprio l’arcivescovo Delpini). La domanda, infine, che molti si pongono è: quale è la ratio di una diocesi che finanzia un centro per il sincretismo religioso? Non dovrebbe annunciare Cristo invece di mischiare la fede cristiana con il resto del mondo? Il monastero medievale, al quale quello «ambrosiano» si richiama, era il pilastro della società di allora. Nella visione boeriana, la chiesa è messa in un angolo, lo spazio viene fagocitato dalla mescolanza della fede cristiana con gli altri credo. Lo stesso Boeri, nel rispondere a un commento particolarmente critico di un utente su Facebook che si domandava «Chi dovrebbe usufruire di una simile costruzione?», ha risposto: «Cittadini e fedeli di fedi diverse».
E c’è un altro fattore, da considerare: non è che l’idea del Monastero ambrosiano arrivi troppo tardi? Il 30 gennaio 2022 monsignor Luigi Stucchi, allora collaboratore del vicario episcopale per la vita consacrata della Diocesi di Milano, sottolineava il calo generale delle vocazioni per le congregazioni religiose. Il «monastero contemporaneo, manca dei pilastri fondamentali di un monastero: non è un baluardo della fede. Rischia di essere solo un Bosco orizzontale».
Continua a leggereRiduci